Un article de Philippe Menei, Professeur de Neurochirurgie, neurochirurgien des Hôpitaux, chef de service CHU d’Angers, enseignant chercheur de l’Unité Inserm U1232-CRCINA, Université d’Angers. A retrouver dans The Conversation.
On dit généralement du coma qu’il s’agit de la forme la plus sévère d’altération de la conscience. Mais qu’est-ce que la conscience ? Philosophes, psychologues, physiologistes, neurobiologistes… chacun a sa définition. Nous adopterons celle du clinicien. Pour lui, il s’agit d’un état d’activation cérébrale physiologique (l’éveil), qui permet de percevoir le monde extérieur, et d’adapter ses réponses (élémentaires ou complexes) aux sollicitations. Et précisément, un patient comateux ne réagit pas ou de façon inadaptée aux stimulations du monde extérieur.
Dans la pratique, pour les neurochirurgiens et les réanimateurs, le coma survient brutalement à la suite d’un traumatisme crânien, d’un accident vasculaire cérébral, d’une baisse subite de l’apport d’oxygène, ou encore d’une méningo-encéphalite. Et d’emblée, deux questions se posent, crues, et directes. Quelle est la sévérité du coma, autrement dit sa profondeur ? Et quelle est pour le patient la probabilité de retrouver une conscience normale ?
Quatre stades, trois évolutions ?
Pour répondre à ces questions, on s’est longtemps appuyé sur une classification en quatre stades du coma. À savoir :
- le stade 1, quand la communication est réduite mais possible ;
- le stade 2, dès lors qu’il y a absence de communication, mais réactions aux stimulus douloureux ;
- le stade 3, quand le patient ne réagit plus du tout aux stimuli douloureux ;
- le stade 4, lorsque la vie n’est maintenue que par des moyens artificiels : on parle alors de coma dépassé.
Par ailleurs, trois évolutions étaient envisagées : une amélioration avec une meilleure perceptivité et réactivité, la mort cérébrale vite suivie du décès du patient, ou encore un coma végétatif.
Cet état végétatif a été défini en 1994 comme une « condition clinique dépourvue de toute (manifestation de) conscience de soi et de l’environnement, associée à la présence de cycle veille/sommeil avec maintien complet ou partiel des fonctions automatiques de l’hypothalamus et du tronc cérébral ». Un état dans lequel les yeux sont ouverts, les mouvements réflexes présents, mais où il n’y a aucune réaction à des commandes verbales ou à d’autres stimulations – ce qui a poussé certains à y voir un éveil fonctionnel sans vie mentale consciente et sans conscience du monde alentour.
Les progrès réalisés en matière de réanimation, ces dernières décennies, ont toutefois permis de garder en vie des patients souffrant de dégâts cérébraux majeurs. Et parallèlement, de nouvelles méthodes d’exploration physiologique, comme la tomographie par émission de positrons (TEP) et surtout l’imagerie par résonance magnétique fonctionnelle (IRMf) ont bouleversé les notions de perception et de réactivité chez le patient comateux, et partant les limites des troubles de la conscience.
Des troubles côtés selon deux échelles
Pour évaluer la profondeur d’un coma, ses quatre stades utilisés depuis la Seconde Guerre mondiale ont fini par montrer leurs limites. Il fallait disposer d’un outil qui reste facile à utiliser, donnant des résultats identiques d’un examinateur à l’autre, mais dont l’évaluation était plus fine.
Et c’est alors qu’a été développé l’usage de l’échelle ou score de Glasgow (GCS), initialement conçu pour apprécier la gravité de comas chez l’adulte à la suite d’un traumatisme crânien.
Très vite, son utilisation a été élargie à d’autres groupes de patients, avec parfois des variantes (par exemple en pédiatrie, ou pour des comas profonds), et le GCS est devenu le score le plus utilisé au monde. Trois critères y sont évalués : l’ouverture des yeux, notée sur 4, la réponse verbale, notée sur 5, et la réponse motrice, notée sur 6. La somme des notes s’échelonne de 3 (coma profond) à 15 (conscience normale). Et l’on parle de coma ou d’inconscience lorsque le patient a un score inférieur à 8.
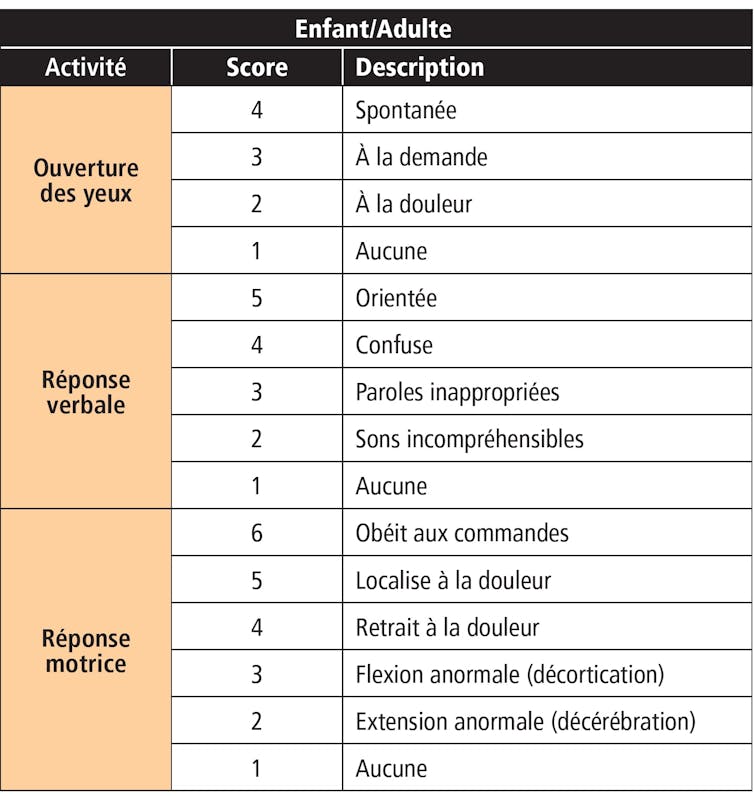
Malgré sa simplicité, l’échelle de Glasgow ne donne pas toujours les mêmes résultats selon la personne qui l’utilise. De plus, elle souffre de plusieurs limites d’usage. Par exemple, pour la cotation verbale chez des patients ayant des troubles du langage ou intubés. Ou encore, pour la cotation visuelle en cas d’œdème orbitaire. Mais aussi, s’agissant de choisir le côté à retenir en cas d’asymétrie dans la réponse motrice. Enfin, elle ne permet pas de faire la différence entre le coma et le syndrome d’enfermement (Locked-in syndrome), où le sujet est complètement paralysé, mais néanmoins conscient.
La suite à retrouver ici : https://theconversation.com/comment-evaluer-le-niveau-de-conscience-en-cas-de-coma-152046



